Bệnh Thalassemia Có Nguy Hiểm Không? Vì sao dễ tử vong?
Thalassemia là bệnh lý di truyền gây thiếu máu và thừa sắt trên cơ thể con người. Bệnh thalassemia gây ảnh hưởng lớn tới cuộc sống của người bệnh và tốn kém trong chi phí điều trị. Bài viết sau sẽ cung cấp cho bạn đầy đủ thông tin xoay quanh bệnh lý này và đáp án cho câu hỏi “Bệnh thalassemia có nguy hiểm không?”.
1. Bệnh thalassemia có nguy hiểm không?
Bệnh thalassemia (bệnh tan máu bẩm sinh) được khẳng định là một căn bệnh vô cùng nguy hiểm. Bệnh nhân thalassemia thường qua đời ở độ tuổi rất sớm và không có cơ hội được lập gia đình.
Theo thống kê, có tới 20% bệnh nhân tử vong trong độ tuổi 6-7 tuổi và một phần lớn tủ vong ở độ tuổi 16-17. Đây đều là những độ tuổi quá trẻ và có thể đóng góp cho tương lai bản thân, gia đình và đất nước.
Mức độ nguy hiểm của bệnh Thalassemia sẽ tùy thuộc vào cấp độ mắc bệnh, cụ thể:
- Cấp độ rất nặng: Thai nhi ở mức độ này sẽ phù thai ngay từ khi ở trong bụng mẹ chính vì thế gây hỏng thai trước khi sinh. Ngay sau khi ra đời, trẻ có thể sẽ ngay lập tức tử vong do thiếu máu nặng, duy tim thai.
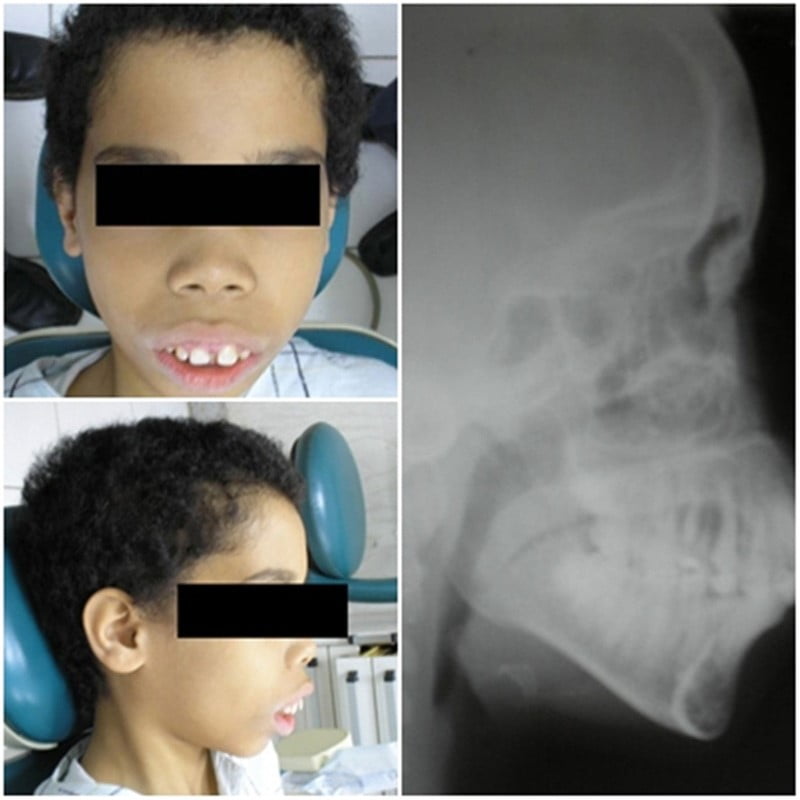
- Cấp độ nặng: Khi trẻ chưa đến 2 tuổi, biểu hiện thiếu máu nặng sẽ xuất hiện rõ rệt ở trẻ. Trẻ bị vàng da, vàng mắt, lách to và thường xuyên xảy ra tình trạng nhiễm trùng. Đối với bệnh nhân bước sang giai đoạn dậy thì sẽ gặp tình trạng dậy thì muộn, chậm phát triển thể chất,…
- Cấp độ trung bình: Trẻ chỉ có biểu hiện khi đã lớn hơn 6 tuổi, globin trong máu bệnh nhân ở giai đoạn này sẽ giảm. Ngoài ra, bệnh nhân sẽ bị thiếu máu nhẹ hoặc trung bình khi ở trong giai đoạn mang thai hoặc đến kỳ kinh nguyệt.
- Cấp độ nhẹ: Ở người bệnh này, họ gần như không có triệu chứng lâm sàng, chỉ thiếu máu nhẹ và có cuộc sống bình thường như bao người.
Để đảm bảo cho sức khỏe thai nhi, dù không có thành viên trong gia đình mắc bệnh, các cặp vợ chồng vẫn nên làm xét nghiệm gen thalassemia tầm soát nguy cơ con mắc bệnh. Các phương pháp hiện nay vô cùng an toàn cho cả mẹ và bé, con sinh ra không mang gen thalassemia.
2. Biến chứng của bệnh thalassemia
Nếu không kịp thời phát hiện và có phương pháp điều trị hợp lý, bệnh thalassemia sẽ gây ra những biến chứng sau:
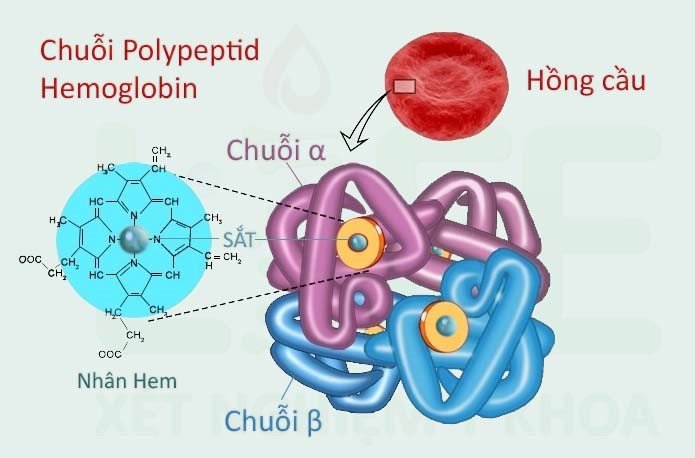
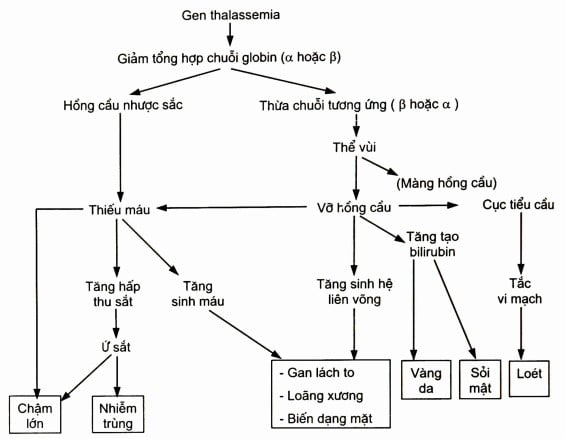
- Ứ đọng sắt: Các bệnh nhân thalassemia thể nặng thường tử vong do nguyên nhân này. Khi các tế bào hồng cấu chứa các hemoglobin bất thường bị phá hủy sẽ dẫn tới tích tụ sắt gây suy tạng và xơ hóa.
- Dị tật xương: Hiện tượng tăng sinh hồng cầu trong tủy xương sẽ xảy ra do các tế bào hồng cầu bị phá hủy nghiêm trọng. Xương người bệnh dễ dàng bị xơ, xốp và dễ gãy.
- Nhiễm trùng: Bệnh nhân thalassemia thể nặng dễ gặp tình trạng nhiễm trùng. Tình trạng này đáng báo động hơn với bệnh nhân từng phẫu thuật lá lách.
- Bệnh lý tim mạch: Suy tim, tim xung huyết hay loạn nhịp tim là tình trạng bệnh nhân thalassemia thể nặng thường gặp. Nếu không được điều trị kịp thời, bệnh rất có thể dẫn tới tử vong.
Thalassemia được ví như một “quả bom nguyên tử” gây ảnh hưởng rất lớn tới người bệnh cũng như gia đình, xã hội. Do đó, xét nghiệm gen sàng lọc thalassemia trước sinh là biện pháp hữu hiệu giúp ngăn ngừa căn bệnh bẩm sinh di truyền này.
3. Tỷ lệ mắc bệnh thalassemia tại Việt Nam
Thalassemia được coi là một bệnh có tính chất nguy hiểm cao tại Việt Nam. Mỗi năm có khoảng hơn 8000 trẻ em sinh ra mang trong mình căn bệnh tan máu bẩm sinh và 2000 trẻ trong số đó rơi vào tình trạng nghiêm trọng.
Ngoài ra, chi phí điều trị bệnh vô cùng lớn. Ước tính, mỗi năm nhà nước cần 2.000 tỷ đồng để điều trị tối thiểu cho các bệnh nhân mắc bệnh và 500.000 đơn vị máu để truyền. Đây thực sự là một gánh nặng kinh tế xã hội và là sức ép không hề nhỏ lên ngân hàng máu.

5. Mức độ lây truyền của bệnh thalassemia
Bệnh thalassemia không có khả năng lây nhiễm qua đường trực tiếp như tiếp xúc, nước bọt hay dịch cơ thể,… Thalassemia là bệnh lý di truyền xảy ra do cả gen bố và gen mẹ đều mang gen bệnh. Theo thống kê cứ 5 cặp vợ chồng kết hôn thì sinh ra con mang bệnh hoặc mang gen bệnh thalassemia.
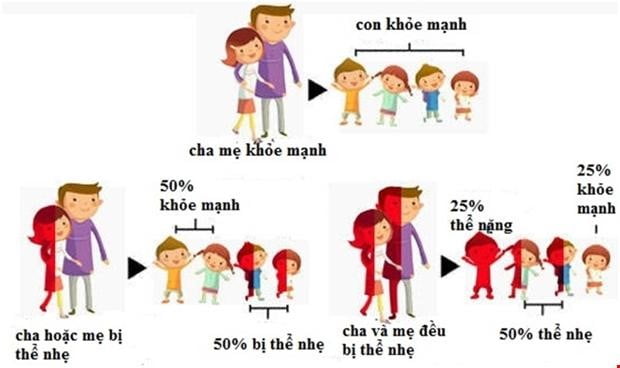
Cách thức di truyền của bệnh thalassemia xảy ra như sau:
- Cả bố và mẹ mang gen bệnh: 50% con mang gen bệnh, 25% con bị bệnh nặng, 25% con không mang bệnh.
- Bố hoặc mẹ mang gen bệnh: 50% con bị bệnh, 50% con khoẻ mạnh.
Bệnh thalassemia là căn bệnh di truyền nên chúng có xu hướng xuất hiện ở các đối tượng như:
- Sinh sống tại vùng dịch tễ có nguy cơ cao như: Địa Trung Hải, Trung Đông , Châu Á, Châu Phi.
- Gia đình có nguồn gốc từ Châu Phi, Đông Nam Á hoặc Địa Trung Hải.
- Gia đình có tiền sử mắc bệnh thalassemia. Những em bé tiếp theo sinh ra có thể mắc bệnh thalassemia nếu cha mẹ không tiến hành sàng lọc tiền hôn nhân.
Để đảm bảo sức khoẻ cho trẻ ngay từ khi trong bụng mẹ, các cặp vợ chồng cần tiến hành xét nghiệm sàng lọc trước khi kết hôn. Một gia đình khoẻ mạnh là tiền đề cho một xã hội phát triển.
6. Người bị bệnh thalassemia có thể sống được bao lâu?
Thalassemia gây ra tình trạng thiếu máu và thừa sắt nghiêm trọng ở người bệnh. Do đó, nếu không kịp thời chữa trị bằng phương pháp truyền máu và thải sắt rất có thể dẫn tới tử vong.

Thông thường, các bệnh nhân thalassemia sẽ phát triển bình thường cho đến khi 10 tuổi. Tuy nhiên sau đó, những biến chứng của bệnh như biến dạng xương, sạm da, dậy thì muộn,.. sẽ xuất hiện. Khi bước qua độ tuổi ngoài 20, bệnh nhân sẽ gặp các vấn đề về tim mạch như rối loạn nhịp tim, suy tim,..
Với trường hợp bệnh rất nặng, trẻ có nguy cơ chết lưu trong bụng mẹ hoặc qua đời ngay sau khi sinh. Đây là một bệnh lý nguy hiểm đe dọa trực tiếp tới tính mạng trẻ sơ sinh.

Bệnh thalassemia vô cùng nguy hiểm nếu không có biện pháp phòng ngừa và điều trị hợp lý. Người bị bệnh thalassemia cần có chế độ chăm sóc đặc biệt và sử dụng những loại thuốc phù hợp theo chỉ dẫn của bác sĩ. Điều trị bệnh thalassemia là một hành trình dài và cần sự kiên nhẫn từ cả bệnh nhân và gia đình.






Trở thành người đầu tiên bình luận cho bài viết này!