Hội Chứng Turner: Khái Niệm, Điều Trị, Phòng Tránh
Hội chứng Turner là dị tật bẩm sinh liên quan đến bất thường nhiễm sắc thể do mất một phần hoặc toàn bộ một nhiễm sắc thể giới tính X trong bộ gen của người bệnh. Căn bệnh đột biến gen này sẽ để lại nhiều biến chứng nguy hiểm cho đứa trẻ.
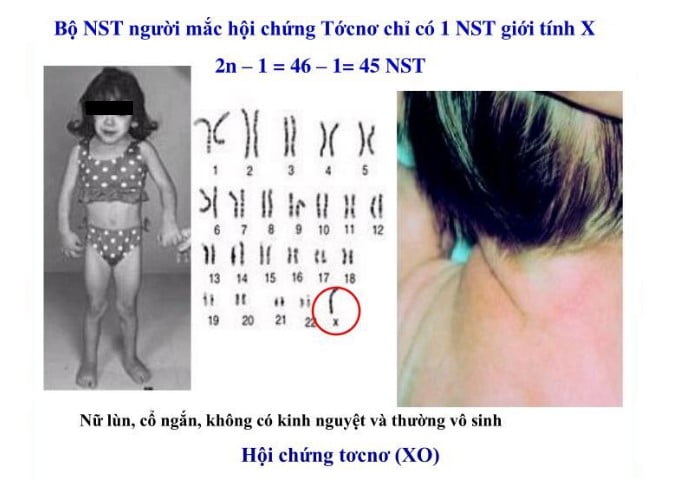
Tìm hiểu về hội chứng Turner
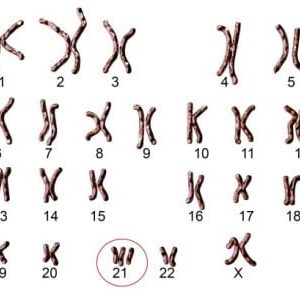
Hội chứng Turner (XO) là rối loạn di truyền liên quan đến khiếm khuyết nhiễm sắc thể giới tính. Người bệnh có thể mất một phần hoặc toàn bộ một nhiễm sắc thể giới tính X của bộ gen. Turner thường gặp ở nữ giới, gây ra cho người bệnh những rối loạn phát triển cả về tinh thần lẫn thể chất.
Thông thường, có 90% các trường hợp thai nhi gặp phải hộ chứng Turner sẽ bị sảy tự nhiên. Tuy nhiên, vẫn có khoảng 1/4000 bé gái gặp phải hội chứng này được sinh ra đời.
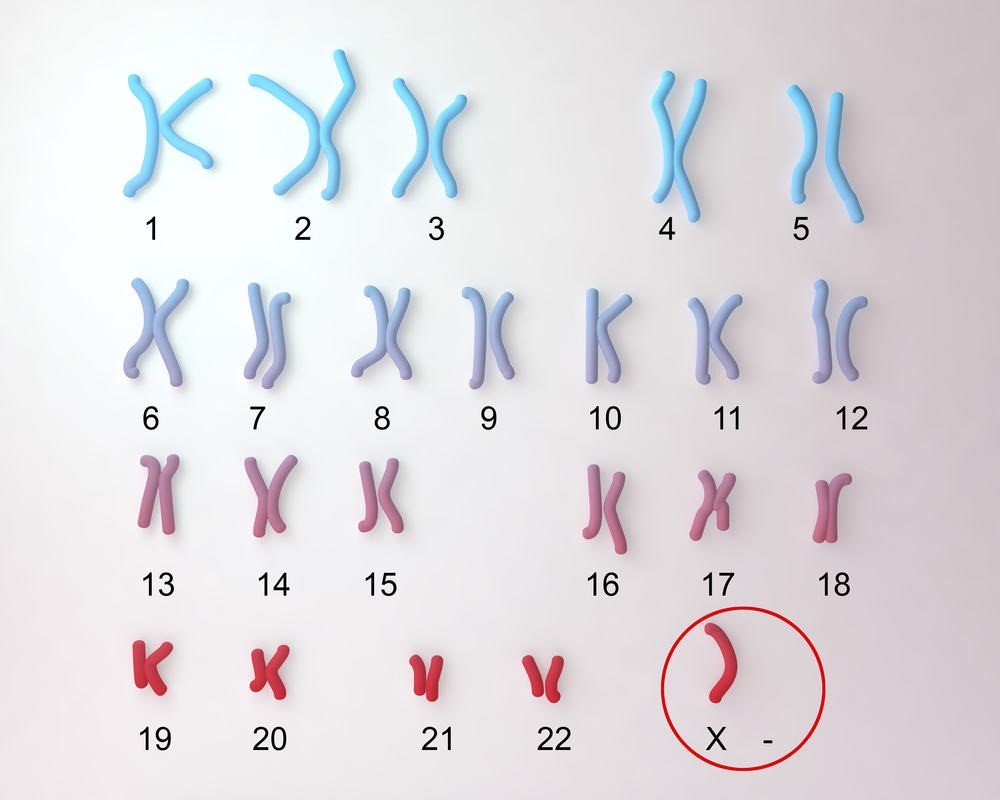
Dấu hiệu nhận biết
Biểu hiện của hội chứng Turner ở mỗi người bệnh không giống nhau nhưng đa phần quan sát người bệnh sẽ thấy một số dấu hiệu nhận biết đặc trưng như:
- Cổ bị ngắn và lõm, xuất hiện các nếp gấp trên da, chạy dọc xuống bờ vai, thừa da vùng sau gáy khiến cổ trông to ra.
- Tai thấp hơn bình thường.
- Có dáng thấp, nhỏ bé. Người lùn do gen tăng trưởng SHOX đã biến mất hoàn toàn. Người gặp phải hội chứng này thường có chiều cao trung bình thấp hơn người bình thường khoảng 20cm.
- Thiểu năng sinh dục: Khi đứa trẻ được tầm 12 đến 13 tuổi sẽ không thấy có các đặc tính sinh dục phụ như phát triển tuyến vú, lông mu, không có kinh nguyệt.
- Chân, tay ngay từ khi sinh ra đã bị sưng. Cẳng tay quan sát thấy bị cong ra ngoài.
- Chân tóc bị thấp ở phía đằng sau cổ, đường tóc ở dưới thấp hơn so với bình thường…

Ngoài ra, những người bị Turner tuy có tư duy, não bộ hoàn toàn bình thường nhưng học sẽ gặp phải vấn đề về hình ảnh, không gian. Có đến hơn 90% người bệnh bị suy buồng trứng sớm.
Mức độ nguy hiểm
Hội chứng Turner có nguy hiểm hay không còn phụ thuộc vào cấp độ và biến chứng mà người bệnh gặp phải. Mỗi trẻ sẽ có những biến chứng khác nhau ảnh hưởng đến sức khỏe và tương lai sau này như: Các vấn đề về tim mạch, huyết áp, thính lực, thận, hệ miễn dịch, xương, sinh sản…
Theo nghiên cứu, hơn 99% trẻ mắc Turner không có khả năng sinh sản.
Hội chứng Turner do di truyền và không phải là bệnh truyền nhiễm, không có khả năng lây truyền từ người bệnh sang người bình thường. Bệnh di truyền này có thể phát hiện ngay ở thời kỳ mang thai thông qua sàng lọc trước sinh hoặc ngay khi đứa trẻ ra đời thông qua sàng lọc sơ sinh.
Hội chứng Turner được chia ra làm mấy loại?
Hội chứng Turner gây ra sự thay đổi di truyền được phân thành 3 dạng như sau:
1. Hội chứng Turner thể một nhiễm
Thể một khảm hình thành khi tất cả các tế bào trên cơ thể đều thiếu hụt một nhiễm sắc thể X. Sự thiếu hụt hoàn toàn này thường xảy ra do bị lỗi ở tinh trùng của người cha hoặc trứng của người mẹ.
2. Hội chứng Turner thể khảm
Thể này hiếm gặp hơn, trong một số trường hợp, lỗi phân chia tế bào xảy ra ở giai đoạn sớm khi phôi thai đang phát triển. Chúng khiến cho một số tế bào của cơ thể xuất hiện cả hai bản sao biến đổi của nhiễm sắc thể X.
Còn lại các tế bào khác của cơ thể lại chỉ có một bản sao của nhiễm sắc thể X hoặc một nhiễm sắc thể thì hòa chỉnh, cái còn lại thì bị biến đổi, đột biến, thiếu hụt một phần.
3. Hội chứng Turner vật chất nhiễm sắc thể Y
Đây cũng là một loại hiếm gặp của hội chứng Turner. Trong cơ thể của người bệnh, một vài tế bào sẽ có một bản sao là nhiễm sắc thể X còn bản sao còn lại là cả nhiễm sắc thể X và Y.
Những người gặp phải thể bệnh này về mặt sinh học sẽ phát triển theo hình dáng của bé gái nhưng do sự hiện hữu của vật chất nhiễm sắc thể Y khiến tăng nguy cơ gặp phải loại ung thư có tên là u nguyên bào sinh dục.
Nguyên nhân gây ra hội chứng Turner
Lỗi ngẫu nhiên của quá trình phân chia tế bào dẫn đến thiếu hụt một phần hoặc toàn bộ một nhiễm sắc thể X gây ra hội chứng Turner. Lỗi phân chia tế bào có thể xảy ra ngay trước thời điểm thụ thai hoặc hình thành trong quá trình mang thai.
Hiện tại vẫn chưa thể tìm ra lý do vì sao khiến cho nhiễm sắc thể X bị khiếm khuyết ở người bệnh mắc hội chứng Turner. Chuyên gia chỉ đưa ra khuyến cáo về nguy cơ mắc bệnh cao hơn trong các trường hợp sau:
- Do bị lỗi ở tinh trùng của người cha hoặc trứng của người mẹ, trường hợp này thường gặp ở những người mang thai tuổi đã cao. Nguy cơ cao hơn thường gặp ở những người bố trên 40 tuổi và mẹ trên 35 tuổi.
- Cha mẹ thường xuyên sinh sống hoặc tiếp xúc với hóa chất độc hại trong một khoảng thời gian dài.
- Người cha hoặc mẹ thường xuyên làm công việc phải tiếp xúc với bức xạ trong khoảng thời gian dài.
- Trước khi thụ thai hoặc trong quá trình mang thai, cha mẹ có sử dụng một số loại thuốc điều trị bệnh lý.

Những thai phụ thuộc nhóm đối tượng nguy cơ cao trên đây cần phải hết sức chú ý. Bên cạnh việc khám thai nên thực hiện đầy đủ các sàng lọc trước sinh và sơ sinh để tầm soát nguy cơ bất thường trong sự phát triển của em bé và có hướng khắc phục phù hợp.
Hội chứng Turner gây ra biến chứng gì?
Mỗi bệnh nhân mắc hội chứng Turner sẽ gặp phải những biến chứng, hậu quả khác nhau, ảnh hưởng đến sự phát triển đúng đắn của một số hệ thống cơ thể. Một số biến chứng thường gặp nhất bao gồm:
Các vấn đề về tim mạch
Hội chứng Turner khiến cho một số trẻ sinh ra gặp phải khuyết tật ở tim hoặc bị bất thường nhẹ trong cấu trúc của tim, gia tăng nguy cơ biến chứng nghiêm trọng. Một số khuyết tật về tim như:
- Vấn đề ở động mạch chủ,
- Mạch máu lớn bất thường, phân nhánh và phát triển ra khỏi tim…
Sự bất thường trong cấu trúc ở tim gây ảnh hưởng trực tiếp đến việc cung cấp máu giàu oxy cho cơ thể.
Huyết áp cao bất thường
Đa phần người mắc hội chứng Turner phải đối diện với nguy cơ cao huyết áp. Biến chứng này làm gia tăng nguy cơ phát triển các bệnh lý khác liên quan đến tim và mạch máu.
Mất thính lực
Người bệnh Turner thường nghe kém. Ở một số trường hợp bệnh thường mất dần chức năng thần kinh, gia tăng nguy cơ nhiễm trùng tai giữa, từ đó dẫn đến mất thính giác hoàn toàn.

Các vấn đề về thận
Hội chứng Turner có thể gây ra một số khuyết tật về thận. Tuy những bất thường ở thận thường nhẹ nhàng hơn, không gây ra các vấn đề can thiệp y tế nhưng chúng lại gia tăng nguy cơ huyết áp cao hay nhiễm trùng đường tiết niệu.
Rối loạn tự miễn dịch
Người mắc hội chứng Turner có thể bị rối loạn tự miễn Hashimoto làm gia tăng nguy cơ khiến tuyến giáp hoạt động kém dẫn tới suy giáp. Họ cũng phải đối diện với nguy cơ cao mắc bệnh tiểu đường.
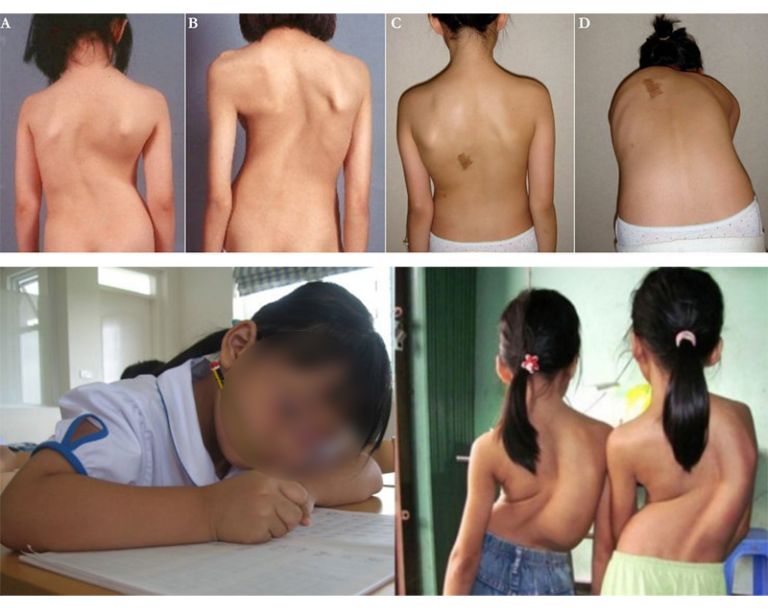
Vấn đề về xương
Gia tăng nguy cơ vẹo cột sống ở những người bệnh hội chứng Turner. Một số vấn đề khác có thể phải đối diện là xương phát triển yếu, dễ bị loãng xương dẫn tới gãy xương.
Mất đi khả năng học tập
Tuy hội chứng Turner không gây ảnh hưởng đến trí tuệ của người bệnh nhưng lại khiến họ đối diện với nguy cơ mất khả năng học tập. Đặc biệt là việc học liên quan đến trí nhớ, khái niệm, không gian hay toán học.. vì gặp phải vấn đề liên quan đến hình ảnh, không gian.
Bị vô sinh
Hơn 99% phụ nữ bị hội chứng Turner đều vô sinh. Chưa đến 1% số người còn lại có thể mang thai một cách tự nhiên, và một số ít người khác có thể mang thai nhờ sử dụng các biện pháp can thiệp sản khoa khác,
Tuy nhiên, số ít phụ nữ bị hội chứng Turner có thể mang thai này cần hết sức cẩn trọng với các nguy cơ biến chứng khi mang thai như:
- Huyết áp cao.
- Bóc tách động mạch chủ.
Những thai phụ này cần được bác sĩ tim mạch đánh giá tổng quát trước khi mang thai.

Hội chứng Turner có phương pháp điều trị không?
Y học hiện đại vẫn chưa tìm ra phương pháp nào có thể chữa khỏi hội chứng Turner do di truyền này. Mọi biện pháp can thiệp chủ yếu giúp người bệnh khắc phục được các biến chứng để họ có thể hòa nhập tốt hơn với cộng đồng.
Hiện có ba phương pháp thường được bác sĩ chỉ định sử dụng với bệnh nhân bị Turner là:
Tiêm liều GH
Tiêm liều GH vào người thường được chỉ định với bệnh nhân Turner bị lùn, tuổi xương <13 tuổi và chiều cao thấp hơn 2SD so với chiều cao trung bình của nữ giới cùng tuổi. Tiêm liều GH được khuyến cáo nên bắt đầu sớm khi đứa trẻ được 7 đến 8 tuổi, thậm chí là ngay từ khi 2 tuổi.
Liều GH sẽ được tiêm dưới da vào các buổi tối hàng ngày, liều lượng thường là 0,05 mg/kg/ngày. Người bệnh cần được theo dõi chiều cao thường xuyên từ 3 đến 6 tháng một lần. Liều lượng cần được điều chỉnh phù hợp với sự tăng trưởng của cơ thể.
Khi đứa trẻ cần được điều chỉnh liều lượng GH tăng cao hơn, lúc này phải kiểm tra, đánh giá, tránh để IGF-I cao hơn mức bình thường. Đên khi chiều cao đạt được mức bình thường hoặc tuổi xương đã lên cao trên 14 tuổi sẽ dừng tiêm liều GH.
Sử dụng thuốc làm gia tăng Hormone nữ
Bệnh nhân Turner ở độ tuổi từ 12 đến 15 nếu chậm phát triển sinh dục sẽ được chỉ định sử dụng phương pháp uống thuốc làm gia tăng hormon nữ.
Liều Estrogen được chỉ định sử dụng như sau: Ethinyl estradiol biệt dược Mikrofollin 0,05mg, liều 1/4 viên một ngày. Liều lượng sẽ được tăng dần từ 3 đến 6 tháng/lần cho đến khi đạt 2mg/ngày.
Căn cứ vào sự phát triển sinh dục phụ, tuổi xương và cả sự phát triển của tử cung, bác sĩ sẽ điều chỉnh liều thuốc tăng dần, làm sao để đứa trẻ hoàn toàn dậy thì trong 2 đến 4 năm.

Khi đứa trẻ bắt đầu có kinh nguyệt, lúc này sẽ được chỉ định sử dụng Progesteron với thành phần biệt dược là Orgametril hoặc Duphaston 5mg/1 viên. Liều lượng sử dụng thường là 1 viên/ngày để tạo vòng kinh giả cho đứa trẻ.
Estrogen sẽ được cho từ ngày đầu tiên đến ngày thứ 23 của chu kỳ kinh. Trong khi đó, Progesteron được cho từ ngày thứ 10 đến ngày 23 của chu kỳ kinh.
Tiến hành các xét nghiệm
Bắt buộc phải tiến hành xét nghiệm Karyotype nhằm chẩn đoán TS.
Khi bệnh nhân vào viện sẽ được đo FSH, LH và estradiol. Các chỉ số này sẽ được duy trì đo từ 6 đến 12 tháng sau khi áp dụng các biện pháp làm gia tăng hormon nữ. Chức năng tuyến giáp sẽ được chỉ định sử dụng cho các bệnh nhân TS bằng cách đo TSH và T4 hoặc FT4.
Người bệnh sẽ được chỉ định siêu âm tim, thận và tiết niệu nhằm phát hiện các dị tật, bất thường ở tim mạch cùng thận tiết niệu. Cùng với đó là đánh giá khả năng nghe, DQ hoặc IQ, tỷ trọng xương (bệnh nhân trên 18 tuổi).
Với những bệnh nhân sau xét nghiệm Karyotype thấy sự xuất hiện của đoạn nhiễm sắc thể không xác định. lúc này sẽ áp dụng kỹ thuật PCR nhằm xác định bệnh nhân có gen TDF hay không.
Chú ý: Bệnh nhân Turner cần được khám lại sau từ 3 đến 6 tháng nếu được chỉ định GH và bắt đầu trị bệnh bằng Hormone nữ. Sau từ 6 đến 12 tháng cần kiểm tra lại nồng độ FSH, LH, Estradiol.
Với những trẻ đang ở tuổi học đường, cần kiểm tra sức khỏe định kỳ, hàng năm: Đo huyết áp, kiểm tra chức năng của tuyến giáp, thận. Với người bệnh lớn hơn cần phải đo đường máu, lipid, đánh giá về dậy thì. Nếu hệ tim mạch bình thường, cần làm siêu âm tim từ 5 đến 10 năm/lần.
Sàng lọc trước sinh, chẩn đoán sớm hội chứng Turner
Hội chứng Turner có thể được tầm soát từ sớm, ngay khi em bé bé còn trong bụng mẹ. Một số phương pháp sàng lọc hiện đại sau có thể giúp phát hiện hội chứng Turner:
- Xét nghiệm NIPT: Phương pháp sàng lọc hiện đại này ứng dụng công nghệ giải trình tự gen thế hệ mới, sử dụng mẫu máu ngoại vi của mẹ bầu để tiến hành tách chiết các đoạn ADN tự do của thai nhi có lẫn trong đó, đem đi phân tích. Từ đó giúp phát hiện ra nhiều dạng đột biến số lượng NST ở thai nhi.
- Thực hiện nhiễm sắc thể đồ: Loại xét nghiệm này có thể thực hiện trước sinh ở trên tế bào dịch ối hoặc chẩn đoán sau sinh dựa trên tế bào máu ngoại vi của đứa trẻ sau sinh.
- Xét nghiệm QF-PCR: Phương pháp này sử dụng huỳnh quang nhằm phát hiện các gen đột biến, gen bệnh.
Các biện pháp giúp hạn chế diễn tiến của hội chứng Turner
Một số thói quen sinh hoạt sau đây sẽ giúp người bệnh Turner hạn chế sự diễn tiến, biến chứng của bệnh:
- Sử dụng thuốc theo đúng chỉ định, hướng dẫn của bác sĩ.
- Tái khám định kỳ, thường xuyên với bác sĩ nội tiết, bác sĩ chăm sóc chính.
- Duy trì thói quen sinh hoạt khoa học, rèn luyện thể dục hàng ngày, ăn uống lành mạnh, duy trì trọng lượng cơ thể bình thường.

Sinh con bình thường, khỏe mạnh là hạnh phúc lớn nhất của cha mẹ. Tuy nhiên, không phải ai cũng gặp được may mắn như vậy. Vì vậy, phụ nữ và nam giới đang trong độ tuổi sinh sản cần chú ý nhiều hơn đến việc phòng tránh các yếu tố nguy cơ gây dị tật thai nhi do đột biến nhiễm sắc thể.
Trong quá trình mang thai, mẹ bầu nên đi thăm khám thai thường xuyên và thực hiện đầy đủ các xét nghiệm cần thiết giúp tầm soát sớm nguy cơ bất thường trong sự phát triển của thai nhi để có biện pháp khắc phục phù hợp.
>>>>Xem thêm: Tổng hợp 9 Xét Nghiệm Sàng Lọc Trước Sinh Quan Trọng
Tóm lại, trên đây là toàn bộ thông tin liên quan đến hội chứng Turner, hy vọng sẽ cung cấp cho bạn đọc kiến thức hữu ích. Bệnh nhân Turner cần phải được quan tâm nhiều hơn, giúp họ hòa nhập cuộc sống bình thường. Hãy để lại bình luận phía dưới nếu bạn còn thắc mắc cần được giải đáp nhé!








Trở thành người đầu tiên bình luận cho bài viết này!